後手に回る医療・介護はもう止めにしよう。株式会社ミナケアが挑む破壊的イノベーションとは?(PRESENT特別編 山本雄士レポート)

HEISEI KAIGO LEADERSが手掛ける学びの場「PRESENT」。様々な分野で活躍するゲストをお招きし、「2025年に向け、私たちは何を学び、どんな力を身につけ、どんな姿で迎えたいか」という問いについて、参加者の皆さんと対話し、考えていきます。
2016年1月に開催した特別編では、株式会社カカクコム様とコラボレーションさせていただき、「これからの地域の健康づくり」について考えました。講師は、株式会社ミナケア代表取締役の山本雄士氏。
「医療からヘルスケアへ」という価値観の転換と、それに基づく医療システムや業界構造の変革を目指す山本氏・ミナケアの活動のお話を伺い、これからの地域医療・福祉サービスに必要な視点について考えました。
循環器内科医のときに気付いた現代医療の疑問
山本氏は、6年ほど心臓などを専門にしていた循環器内科医として勤務。救急患者などを受け持つ中で現代医療に疑問を持ち、行政への政策提言や起業というキャリアを歩んできました。医師になりたての時に抱いた現代医療の疑問、それは“保健医療が届けるべき人に届いていない”という危機感でした。
“夜中、救急車で運ばれてくる患者さんの中には、40~50代の若さで心筋梗塞を起こした方も少なからずいました。ご家族に話を聞くと、以前から肥満を指摘されていたり、数年前から糖尿病を患っていたりすることがわかるのです。
最初はそんなものかと思っていましたが、医師3年目くらいに『何でこの人は異常があるとわかってから数年も放っておかれてしまったのだろう。これは患者さんのせいではなくて、患者さんを放っておいている医療に失敗があるのではないか』と思い始めたのです。臨床に従事していた6年の間に離島を含めてさまざまな医療現場を見てきましたが、結局、どこでも同じ疑問を感じました。”
実際、日本の医療は後手にまわり、医療機関では狭い範囲での仕事に終始しています。
たとえば日本の国民病ともいえる“糖尿病”。予備軍を含めると患者数は2000万人にも及ぶと言われていますが、インスリンやその他の糖尿病薬、生活管理によって一定程度は管理できる病気でもあります。しかし、実際に管理できている患者さんは全患者の3割程度。しかも、半数程が病院にも行っていないとか。つまり、この問題の本質は、新薬や医療費の話以前に、回避できるリスクやコストをきちんと回避できていないことにあるのです。
“わたしは、今後、提供、強化しなければいけないのは、予防や健康管理といった医療保険制度外のところにある医療だと思っています。
一方で、わたしも現場にいたので、第一線で働く人の気持ちも良くわかります。現場で医療や介護に従事している人は、1対1のやりとりのなかで職人芸が磨かれ、また成果も見えやすい。だから、日々の充実感は半端ないわけです。それゆえに、介護であればケアする立場から逃れられなくなったり、医療であれば病気になるのを待って医療機関に閉じこもったりしてしまうんです。
それは『いつでもここで助けますよ』という意味ですが、逆に言えば『病気や介護になったらいらっしゃい、それまで待っていますよ』というスタンス。充実感を得ていても、自分が向いている方向は合っているのかをよく確認して、正しい課題設定をすることが必要です。”
現代の医療に疑問を感じた山本氏はビジネススクールに行き、さまざまな先生に師事したからこそ、気付いたことがたくさんあると言います。
“特に印象に残っているのが、経営学者のマイケル・ポーター氏に師事したときの言葉です。
21世紀の医療なのに産業構造が19世紀のまま。旧来型の発想のままで今の技術を使っていることが根本的な問題
イノベーションは新しければ良いというものではなく、今できることをより安くやれるか、今のコストでより良い価値が生み出せるかが大事だと思うんです。わたしは今の医療に閉塞感を感じているので、今の制度上でいかにやりくりするかを考えつつ、突破口となるイノベーションをもたらせないかと考えています。”
本当の良い医療は低コスト
現在、日本の医療政策は医療費の話に終始しています。それは、数字はわかりやすく、話が簡単だから。
「医療費40兆円は高い、安い」という話がしやすいのです。しかし、その「高い、安い」は一体誰を対象としているのでしょうか。現場の医療・介護従事者は、相手にとって価値のある仕事をしている中で、やみくもにコストを下げると言われても受け入れ難いはずです。
“こうした議論で陥りがちなのは、『コストと質はトレードオフする』という思い込みです。わたしは質を上げつつコストを下げることは十分可能だろうと思っています。たとえば、効かない医療をやめたら、質が上がってコストは下がりますよね。医療に誤診があってはなりませんが、意図せざる誤診、そして無駄な治療は生まれてしまっているのが現実です。そうした無駄な診療が減れば、直接の経費も減りますし、それで副作用が起きたらさらにコストがかかる。しかも、間違った治療をしたせいで病気が進行してしまうといった悲劇とコストも削減できる。
そのためにはより正確な診療をすることはもちろん、本来回避すべきリスクを持っている人にアプローチして、医療サービスに迅速にアクセスさせることに力を入れていきたいです。”
そもそも質の良い医療とは低コストで実現できるもの。ミスなく、重症化しないまま健康であれば、患者さんの負担はもちろん、社会全体のコストが抑えられるからです。
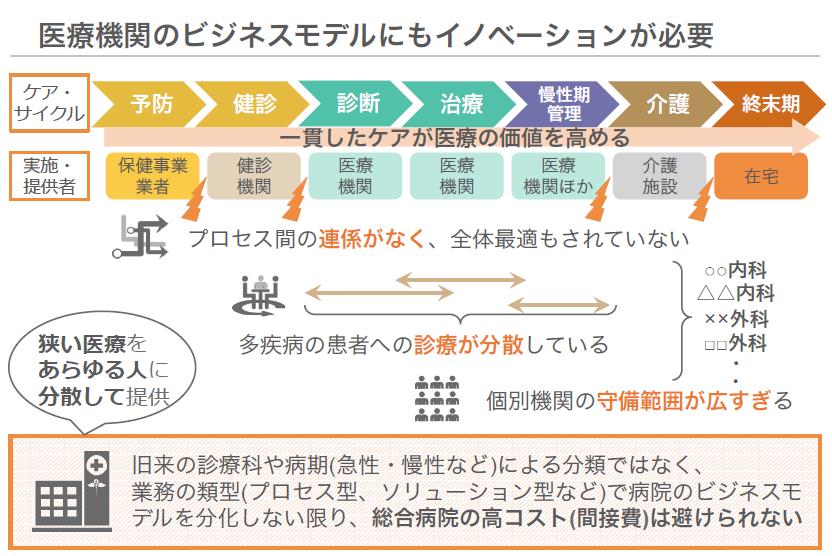
ケアサイクルが整っている一方で、分断されるサービス
日本の医療プロセスは、仕組みとしては非常に整っています。まず、健康診断があり、そこで見つかったリスクに対して診断、治療計画立案、治療という流れが出来上がっています。このワンプロセスで終わる場合もあれば、回復期、リハビリ、介護、終末期とつながっていくものもある。実際、複数疾患を抱える人はこのサイクルがばらばらで回ることになりますし、家族が増えれば更に複雑化します。この現状を打破する、ひとつの方法が「地域包括ケア」の発想です。
“地域包括ケアは、ケアサイクルが途絶えないように地域で担保する仕組みのことです。この考え方自体は良いのですが、実現にはいくつか課題があります。たとえば、ケアサイクルのステップごとに提供者が分断されていることに一つの問題があります。
保険の仕組み上、医療機関には健康保険から支払われ診断から慢性疾患管理の一部しか行いませんし、その後の介護は介護保険から介護施設で、終末期は在宅でと言っている。健康診断は健診専門施設で行うことが多いですし、予防に至っては保険で診ることはまったくありません。1人の人が予防から終末期までの道を歩く中で、ナビゲートやコーディネートが足りないままサービスが行われている現状があるのです。
わかりやすく、レストランのフルコースにたとえてみましょう。予防が前菜、終末期がデザートだとすると、途中で『うちのレストランは前菜専門なので、食べ終わったら隣のメインディッシュレストランに行ってください』と言われる。メインディッシュのお店に行くと、『前菜何食べたんですか』くらいの簡単なヒアリングしかない。そして、介護施設に行ったら急に和食になったりしている。このようにケアプロセスが分断されているのです。”
医療の産業構造にメスを入れる
1980年代から、医療は患者中心の医療にシフトすることとなりました。一部の病院では、患者さんに「様」をつけるか議論に挙がることもあったようです。そうした状況下で医療を提供したところ、専門職は積極的に動くようになったかもしれませんが、患者さんが受け身のままであった感は否めません。結局は、周りがいくら動いても本人がやらなければ病気は治りません。また、医療保険制度や介護保険制度の枠組みの中だけでは成り立たなくなってきているため、健康食品やフィットネスジムといった他業界からの参入も増えてきています。
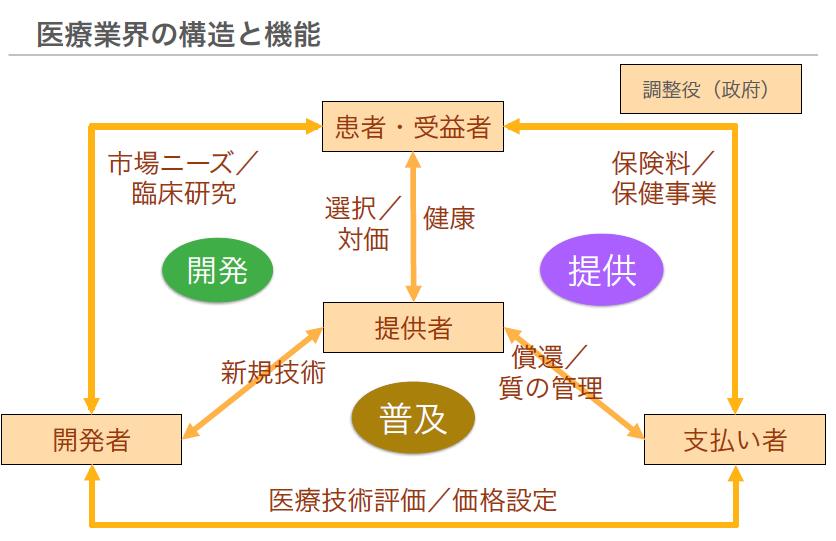
ここで日本の医療業界の構造を考えてみたいと思います。日本やアメリカなど、どの先進国でも基本的には次のようなモデルになっています。
便宜上、真ん中にケアの提供者(医者や介護事業者)を置いていますが、そのまわりに患者さんや広い意味での医療の受益者、保険者に当たる支払い側、製薬メーカーの研究者や開発者、パワーバランスをコントロールする政府がいます。概ねこの5大プレイヤーで成り立ち、プレイヤー間のパワーバランスは国ごとで異なります。
日本で何が起こっているかというと、たとえば7兆円ほどのお金を健康保険組合という企業につく保険者が動かしています。その7兆円のうち、45%くらいが高齢者医療費として国に吸い取られており、残り55%の50%くらいが加入者の医療費、残りの5%で予防や健康診断事業をやっているという現状があります。つまり、予防はお財布的にも後手に回っていると言えるのです。
“昨今では、医療や介護でこれからの将来像を議論していますが、そこでは「病気と闘う」、「病気を減らしたい」という声が聞こえています。ですが、よく考えると病人がいなくなったら医者も製薬企業も食べていけません。そんな産業構造のままで、どうしたら本気で病気をなくそうなんて言えるのでしょうか。そういった意味で、冒頭のマイケル・ポーター氏の言葉に立ち返ると、すでに予防や健診など先手が打てるところが、業界構造のせいで後手に回っているのではないかと思うのです。
病院や介護施設に行かなければ始まらない医療・介護はやめましょう。それは社会生活から分断したところで提供する非日常的なサービスです。わたしは、医療・介護を日常のものにしたい。そうすれば、なった病気のケアでなく、その人の生活や人生をケアできます。最初に言ったコストもコストではありません。社会への投資なんです。
こうした産業構造の改革は、“破壊的イノベーション”とも言えます。これは、既存のサービスや技術が次のものに乗り換えて破壊されていくこと。カメラがフィルム時代からデジタルカメラに移行していったようにです。また、技術進化では、専門職しかできないフェーズからお客である一般人でもできるようになる分散の流れが必ず起きます。医療・介護であれば、遠隔診療や訪問診療、バーチャル介護とかそういったものかもしれません。技術やサービスの進化とは、よりお客さんの手元で手軽に伝えるサービスに変わるということなのです。”
失敗は、「医療・介護はこう」という決めつけから始まる。
ビジネスとは「お客さんにこういうことをしたい」という思いから始まります。こうした思いを価値の訴求点と言います。はじめにした糖尿病の例にもあるように、「予防や健康診断、リハビリの段階で食い止められないか」という問題意識から、その上流を担うヘルスケア企業が参入し始めています。ビジネスは必要な資源を集めて、それを回すプロセスを決めてからお金を稼いでいくことになりますが、お金が回り始めるにつれて、もともとの価値訴求点ではなく利益に目が向きがちになることに気をつけなければなりません。
たとえば、介護での失禁。本人にとっては失禁しないことが最善なのにもかかわらず、排泄後のケアが介護士の仕事やお世話のやりがいにもなっているという矛盾が起こっています。「医療・介護がこうした仕事で稼ぎ出すと、このモデルから脱却できないのでイノベーションが起きなくなっている」と山本氏は警鐘を鳴らしました。
健康を守るには、家族や職場を巻き込む
「健康投資」というコンセプトは、想像以上に産業界で伸びてきています。2010年10月には経済産業省が、『企業の健康投資ガイドブック』を発刊。東京証券取引所も、健康経営銘柄というものを指定しました。さらに、2011年に行われたダボス会議の世界経済フォーラムでは、企業が従業員の健康に投資をすると社員のモチベーションがあがったり、離職率が激減したりと、そのリターンは投資の3.27倍にもなるというレポートを出しています。
そういった背景もあり、2014年にはすべての健保組合でデータヘルス計画の作成が呼びかけられました。政策にデータを活用することで、医療費の増減を確認するという流れが生まれてきたのです。実際、ある企業では健康診断受診率が増えたり、肥満の人が減ったりという変化が起きているそうです。
“一連の活動を行ってきてわかったことは、会社なら会社全体の見方、自治体なら自治体全域の見方でしか健康づくりをしてこなかったのが、一人ひとりが家族や職場の仲間にこそ目を向けるべきだと気付き出したこと。
家族の力は、介護でも医療でも正にも負にも機能しますが、負の側になる「リスク」も見逃せません。たとえばメンタル系の疾患で、鬱になった人の心を周囲の家族や友人だけで探ったり、抱え込んだりしてもなかなか解決につながりにくいどころか、互いに疲弊してしまうことがあります。わたしは、そのような共倒れを防ぐためにも、家族や職場を巻き込んだチームアップで健康を守るサービスを医療の目線を生かしてつくりたいと思っています。”
日常生活のより近いところでケアをしようとしたら1対1の関係になってしまいますが、一人ひとりの生活を守るためには、その方を取り巻く環境や、課題ごとのパートナーを誰にするかが要となってきます。たとえば禁煙は、周りが「禁煙しよう」となれば、成功割合は3.3倍にもなると言われています。
“自治体を例にすると、チームを組む前にまずは自分の地域にどんなリスクがあるかを知るべきでしょう。わたしたちは医師会とデータを共有していますが、医師会の先生はどのエリアにどういう医師がいるのか知っています。糖尿病のリスクが高い地域に対して、「あそこは整形外科しかいないんだよな」ということが肌感覚でわかる。そういう場合は「専門医を増やすことは難しいので、紹介先となる先生の情報共有をしよう」とか、「糖尿病の初期診療の方法を教えよう」という動きになっていきます。ちなみに、糖尿病は歯周病にもなりやすいので歯科医師会との協力も必要になり、さらに話が進んでいきます。こうした中で、一番重要なのは計画自体の綺麗さよりもプランニングフェーズでどれだけ人を巻き込めるかなのです。”
株式会社ミナケアでは企業とのコラボレーションにも力を入れ始めており、大手コンビニエンスストアチェーンのローソンと、「コンビニ健診・出張健診」と称して、コンビニの駐車場にバスを置いて立ち寄り型の健診を行ったり、商品開発を健康軸で行ったりしています。2013年に「街の健康ステーション」にキャッチフレーズを変えたのも記憶に新しい出来事です。
チームをつくる前に、自分の足元を確かめる
「『チームで何かをやろう』、『これから医療・介護業界のリーダーシップをとっていこう』と思ったら、『将来こうしたい』という像を語るよりも、自分の立ち位置をしっかり確かめたほうがいい」と山本氏は言います。
“今の自分を見ずに夢だけ見ていても、理想と現実のギャップはいつまでも埋まりません。考えるべきなのは『自分だったらどうするか』『なぜ自分がやるのか』。自分がやらなければいけない理由を特定するのはとても難しいのですが、1つでもあれば大きな武器になります。自分がなぜそう考えるのか、なぜ自分がやろうと思うに至ったのかをある程度説明できるようにならなければ、当然チームはできないのです。
理想の将来像に至るまでのステップは、富士山に例えるとわかりやすいと思います。富士山の山頂はどこからでも見えますが、入り口は近くにいかないとわかりませんし、どういう装備を持っていくのかも調べなければわからないでしょう。現状を顧みずに理想ばかり語るのは、入り口も装備も調べずに、新幹線から富士山を見て『キレイだからいつか登りたいな』と思っていることと同じ。何も始まらないのです。”
強い医療機関は、現状を確認しながら変革し続ける
自分の立ち位置を確かめるのは、医療機関においても同じこと。患者さんの価値を事業の中心に置くには、自分たちの病院やクリニックが迎え入れるべき患者さんはこういう人たちだと定義することから始まります。そこから始めて、どういう疾患をターゲットにして、どういう専門科目を置くのかを考える。それがなければ、誰と連携すればいいのか、どんな職員を集めなければならないのかもわからなくなってしまいます。
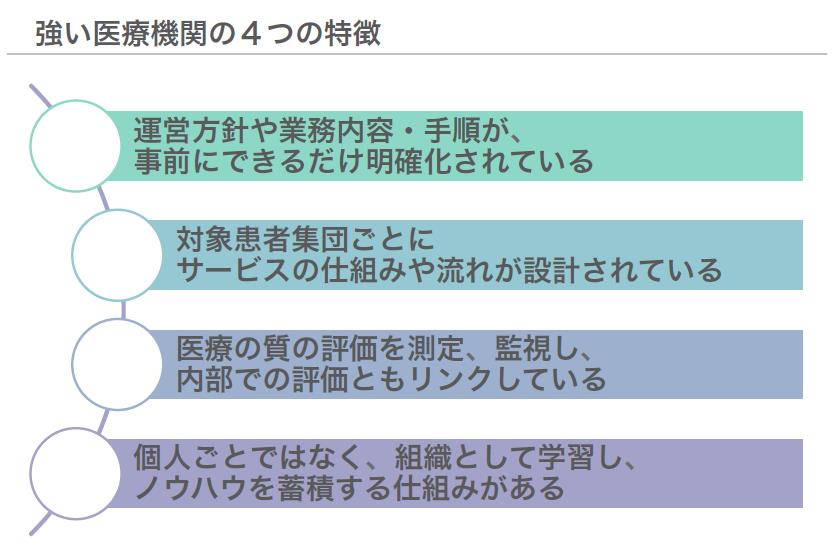
“強い医療機関の特徴は、4つあると言われています。(下図参照)
これらを満たすためには、自らの機関が対象とする患者さんや疾患ごとにサービスの内容や手順が明確になっている必要があるでしょうし、得られたノウハウは個人ではなく、組織として学習していくシステムが必要です。
そして何より、チームを変革するには一歩目として危機意識を高めることが重要でしょう。「自分たちはこうしなければいけない」というビジョンを設定し、チームができたらできるだけ小さな成功体験を積み重ねることで結束を固めていきます。5年後の成功よりも、半年くらいのスパンで成果があるようなことから始めてみてください。それができたら、人を増やす、プロジェクトの期間を長くするでもいいと思います。”
「破壊的イノベーションのためには、変革を続けることが最も重要」と語る山本氏。次世代のリーダーには、なぜ自分がやるのか、それで誰がどう喜ぶのかという明確なビジョンのもと、自分だけでなく、人を動かし、社会を動かすことが求められています。まずは、自分の足元を見つめて、明日からの一歩を踏み出してみましょう。
山本雄士さんの新著のご案内
山本雄士さんと、PRESENT_07でお招きした武内和久さんの共著「投資型医療 医療費で国が潰れる前に」。
医療・福祉に関わる専門職として、医療費で国を潰してしまって良いのでしょうか?病気を治すための医療ではなく、健康を損なわないための医療。まずは私たちから、投資型医療への転換を考えていかなければならないのではないでしょうか。
ゲストプロフィール
山本 雄士 Yuji Yamamoto
株式会社ミナケア代表取締役
1974年札幌市生まれ。1999年東京大学医学部を卒業後、同付属病院、都立病院などで循環器内科、救急医療などに従事。2007年Harvard Business School修了。
2014年日本起業家賞受賞。厚生労働省保健医療2035推進参与に就任。
また教育活動として山本雄士ゼミを主宰。過去には、慶應義塾大学クリニカルリサーチセンター客員准教授、内閣官房医療イノベーション推進室 企画調査官などを歴任。ヘルスケア全体のシステムマネジメントを中心に、政策提言や講演活動を国内外で行う。また、教育活動として山本雄士ゼミを主宰している。日本内科学会認定内科医、日本医師会認定産業医。
共著書に「僕らが元気で長く生きるのに本当はそんなにお金はかからない」(ディスカヴァートゥエンティワン)、「病院経営のしくみ」(日本医療企画)、訳書に「医療戦略の本質」(マイケル・E・ポーターら、日経BP社)、「医療イノベーションの本質」(クレイトン・M・クリステンセンら、碩学舎)、「奇跡は起こせる」(ジョン・クラウリー著、宝島社)などがある。
※プロフィールは、イベント開催時の情報となります。
開催概要
日時:2016年1月17日(日)
会場:カカクコム 恵比寿グリーングラスオフィス
PRESENTについて
2025年に向け、私たちは何を学び、どんな力を身につけ、どんな姿で迎えたいか。そんな問いから生まれた”欲張りな学びの場”「PRESENT」。
「live in the present(今を生きる)」という私たちの意志のもと、私たちが私たちなりに日本の未来を考え、学びたいテーマをもとに素敵な講師をお招きし、一緒に考え対話し繋がるご褒美(プレゼント)のような学びの場です。